ABOUT NIPT
ABOUT NIPT
妊婦さんの血液中にある微量の胎児のDNAを分析し、
染色体の病気を調べることができる、スクリーニング検査です。
妊娠9週から検査が可能で、これまでの出生前診断である「羊水検査」や「絨毛検査」のように流産や感染症のリスクを心配する必要なく、検査精度が高いのが特長です。母体への負担は最小限なので、すべての妊婦さんが安心して受けられます。
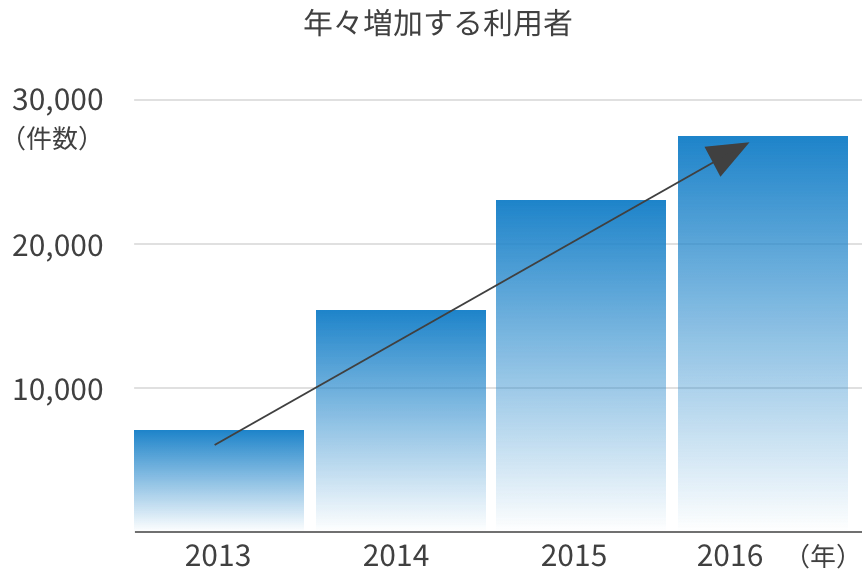
母体の負担が少なく安全性も高いから利用者はこんなに増えています!
SAFETY
これまで唯一の「精度の高い検査」であった確定的検査(絨毛検査や羊水検査)は妊婦さんには「腹部を刺す」、赤ちゃんには「流産のリスクを伴う」といわれ、妊婦さんにとって大きな負担や影響を与えるものでした。
ACCURACY
弊社で検査を実施した場合、感度:99.9%、特異度:99.9%、陰性的中率99.99%という、より高精度で結果をお伝えすることが可能です。新型出生前診断は陰性的中率が99.99%と確定診断と同程度であることから、陰性結果が出た人は、ほぼ安心することができます
RESULTS on NIPT
赤ちゃんの先天性疾患には様々なものがありますが、よく知られているものとしては、ダウン症候群(21トリソミー)、エドワード症候群(18トリソミー)、パトウ症候群(13トリソミー)などがあります。
これらの疾患はそれぞれの染色体がトリソミーとなり発症します。トリソミーとは、通常2本の対からなる染色体が1本多く、3本ある状態のことを表します。これらの染色体疾患は、妊婦さんの加齢とともにリスクが上がることが知られています。
また、NIPT検査は異数性の検査となり、トリソミー検査と共に、モノソミー検査もおこなわれます。モノソミーとは、通常2本の対からなる染色体が1本しかない状態のことを表します。常染色体である1番から22番の常染色体がモノソミーの場合は、淘汰され出生にまで至りませんが、性染色体検査では、性染色体の疾患のターナー症候群(モノソミーX)の疾患も調べることができます。
性染色体検査は、23番目の染色体にあたる性染色体を検査します。性染色体とは、XやYといわれる染色体にあたり、性決定に関与する染色体になります。
性に関わる染色体になりますので、主な症状は性にかかわることが多い染色体になります。
その他に、微小欠失検査では、部分モノソミーなどの微細な欠失が起こることによる疾患を調べることができます。なお、NIPTによって、すべての先天性疾患が分かるわけではなく、原因の特定が難しい先天性疾患や、出生後に判明する病気も少なくありません。
ダウン症は、21番目の染色体の変化によって引き起こされる先天性の異常であり、通常は染色体が1対のペアになっている中で、21番染色体が3本ある状態が最も一般的です。この他にも、21番染色体の一部が他の染色体にくっついている転座型や、正常な21番染色体を持つ細胞と21トリソミーを持つ細胞が混在するモザイク型などの種類があります。
ダウン症の遺伝については、染色体異常が遺伝することは稀であり、両親の染色体に構造異常がある場合にリスクが高まります。
ダウン症の治療には、個々の症状に応じた医療や教育的な支援が行われます。特に、言語療法や身体療法、心理療法などが行われ、早期からの支援が重要とされています。
また、ダウン症の人々は一般社会での生活や就労を目指すことができるように、社会的なインクルージョンを促進する取り組みも行われています。
| 発症確率 | 1/600-800人 参照元:小児慢性特定疾病情報センター |
| 主な特徴 | 特徴的な顔貌、手掌単一屈曲線、筋緊張低下 |
| 主な合併症 | 心室中隔欠損症・心房中隔欠損症・てんかん・発達障害・糖尿病・甲状腺機能低下症 など |

エドワーズ症候群(18トリソミー)は、18番目の染色体が余分にあることで起こる先天異常疾患です。この症候群は女児によくみられる傾向があります。18トリソミーの特徴である18番目の余分な染色体は、ほとんどの場合、母親から受け継いだものです。特に、35歳以上の高齢出産では、18トリソミーのリスクが高くなることが分かっています。
知能の発達については、遅れがみられる一方で、他者の声かけに反応したり感情を表したりすることもあります。18トリソミーの子どもの予後は重い合併症をともなうケースが多く、出生後に1年以上生きられる割合は10%以下です。
18トリソミーの治療には、心臓の手術などがあります。また、18トリソミーの子どもを持つ家族は、医療の介入に積極的であることや在宅治療や療養の環境が整っている場合に手術を検討することも可能です。
| 発症確率 | 1/3,500~8,500人 参照元:小児慢性特定疾病情報センター |
| 主な特徴 | 胎児期からの成長障害、身体的特徴(手指の重なり、短い胸骨、揺り椅子状の足など)、先天性心疾患 |
| 主な合併症 | うっ血性心不全および肺高血圧、上気道(小顎など解剖学的問題、嚥下困難、胃食道逆流、感染)・下気道(肺うっ血、感染)病変および無呼吸発作により呼吸不全 |

パトウ症候群(13トリソミー)は、染色体数の異常による先天異常です。この症候群は、13番目の常染色体が3本ある染色体異常であり、赤ちゃんには重い知的障がいや身体障がいがみられます。35歳以上の高齢妊娠では、赤ちゃんが13トリソミーになる可能性が高くなるといわれています。
13トリソミーの治療法は現在のところ存在しません。しかし、心臓の奇形や口蓋裂などの合併症に対しては、手術や薬の処方が行われることもあります。また、早期の介入や療育プログラムによって、赤ちゃんの発達を支援することも重要です。
13トリソミーの赤ちゃんは、生後1か月になる前に亡くなることが多いとされています。そのため、家族は赤ちゃんの状態や予後について正確な情報を得ることが重要です。また、家族の心理的なサポートや適切なケアの提供も必要です。
| 発症確率 | 1/5,000~12,000人 参照元:小児慢性特定疾病情報センター |
| 主な特徴 | 小頭症、頭皮欠損、頭蓋骨部分欠損、小眼球症、虹彩コロボーマ、網膜異形成、口唇口蓋裂・高口蓋、耳介形態異常、耳介低位 |
| 主な合併症 | 成長障害、重度の発達の遅れ、中枢神経系合併症、呼吸器合併症、循環器合併症、消化器合併症など |

検査の精度には、感度や特異度などの指標があります。
新型出生前診断(NIPT)の感度・特異度は99%と言われています。弊社で検査を実施した場合、感度:99.9%、特異度:99.9%、陰性的中率99.99%という、より高精度で結果をお伝えすることが可能です。
新型出生前診断は陰性的中率が99.99%と確定診断と同程度であることから、陰性結果が出た人は、ほぼ安心することができます。これは、不必要な痛みやリスクのある検査を受けずとも高精度な結果が得られるため、妊婦さんにとって非常にメリットが大きくなります。
非常に低い確率で検査結果が「偽陰性」である場合があります。「偽陽性」とは本当は遺伝子異常がないのに「陽性」結果が出てしまうこと、「偽陰性」とは本当は遺伝子異常があるのに「陰性」結果が出てしまうことをいいます。
新型出生前診断は、陰性的中率99.99%ですので、陰性結果が出た時に偽陰性の可能性はゼロに近いです。
しかし、陽性的中率に関しては母体の年齢や染色体の種類によって如実に変化し、低いこともあるため、新型出生前診断で陽性判定の場合は確定検査として羊水検査を受けることを推奨しています。
ここで実際のデータを見てみましょう。
現在、NIPTの施設認証は国(厚労省)が関与し日本医学会に設置した障碍者団体や生命倫理専門家を中心とする委員会( 出生前検査認証制度等運営委員会 )によって行われていますが、それ以前の日本産婦人科学会単独で指針が作られていたNIPTコンソーシアム時代8万6813人のデータ(2013年4月~2020年3月)では1556名の陽性者中119名の偽陽性および5万8893名の陰性者中3名の偽陰性が報告されており、『ゼロに近い』も『ゼロではない』可能性に留意しておく必要があるでしょう( 厚労省資料 )。
ただし当初のNIPTは、ほぼ単一の国内中間業者および海外検査会社の寡占状態の中で行われており、弊社を含め複数の機関が切磋琢磨している現在においては更なる改善が見込まれています。
弊社では、羊水検査にかかる費用を全額負担しております。
また、血液中の赤ちゃん由来の浮遊DNAの量が少ない場合、「判定保留」となることがごく稀にあります。その場合は、再度検査(無料)をして検査結果をお伝えします。
新型出生前診断(NIPT)は従来の出生前診断と比べ非常に精度が高い検査ですが、確定的検査ではありません。
陰性の場合、陰性的中率99.99%であり偽陰性の可能性はゼロに近いですが、陽性の場合、陽性的中率はお母さんの年齢や染色体の種類によって如実に変化し、低いこともあるため、検査結果を確定させるための検査(羊水検査または絨毛検査)を推奨しております。
検査費用は20万円前後です(医療機関によって異なります)。
なお陽性の場合は、検査結果を確定させるための検査(羊水検査または絨毛検査)を受けることが推奨されていますので更に10~20万前後の費用負担が発生します( 認定施設および一部の認定外施設の場合)。
DNA先端医療株式会社の新型出生前診断(NIPT)では、陽性の場合羊水検査または絨毛検査の全額費用補助があるため追加の費用は発生いたしません。
弊社の新型出生前診断(NIPT)の一般的な流れは以下のようになっています。
| ①お申込み | お電話もしくは検査予約フォーム等から検査の申込みを行います。 |
|---|---|
| ②ご来院 |
ご予約いただいた日時に予約した病院へ来院し、検査申込書、同意書等を記入後、医師の問診および採血となります。 採血自体は30分程度で終了することが多いです。 |
| ③検査 | 採血後検査機関に血液を発送し、検査を行います。 |
| ④検査結果 | 検査日から最短2日で検査結果が届きます。来院の必要はありません。(メールもしくは郵送にて通知されます。) |
新型出生前診断を受けるためには、大学病院では下記のような条件のいずれかを満たす必要があります。
しかし、大学病院をはじめ認定施設(基幹施設・連携施設)であるからといって保険診療となる訳ではなく自費診療であることに変わりはありません。
弊社ではこのような制限はなく、妊娠9週目以降の方であればどなたでも検査をうけていただくことができます。
ただし、新型出生前診断を実施して陽性だった場合、確定診断をするために羊水検査を推奨しており、この羊水検査は妊娠18~19週までの制限がありますので妊娠16週未満で新型出生前診断を実施することをおすすめします。
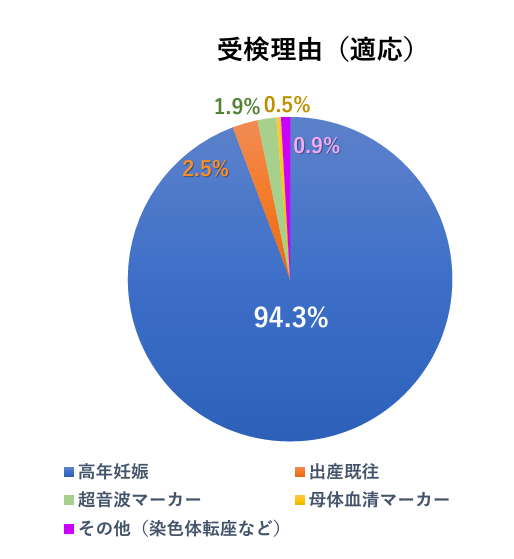
NIPTの受検理由については厚生労働省のサイト内にNIPTコンソーシアムの調査結果が掲載されており、受験理由の94.3%が高年妊娠となっています。
そのほかの理由としては、出産既往(以前に染色体の病気のある子供を出産したこと)のある人が2.5%、超音波マーカーでトリソミーの可能性があるといわれた方が1.9%、母体血清マーカー検査で陽性だった方が0.5%、そのほかの理由が0.9%となっています。
新型出生前診断については様々な意見があります。~NIPT総合窓口~DNA先端医療では以下のような理念を持っております。
すべての妊婦様が検査を実施できるように提供します。
妊娠して授かった命が健康に生まれてきてほしいと誰もが願うと思います。NIPTの検査は採血だけでできる、染色体異常を調べる最新の技術です。
弊社は、妊娠したすべての女性の意思が尊重され、自分の体に関することを自分自身で決められる権利を大切にしています。
全ての妊婦様のお力になれることを目指して~NIPT総合窓口~DNA先端医療は尽力してまいります。
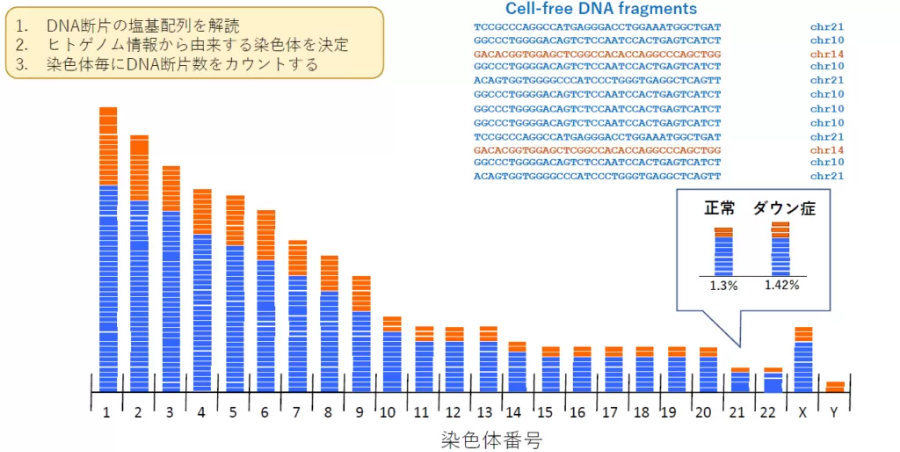
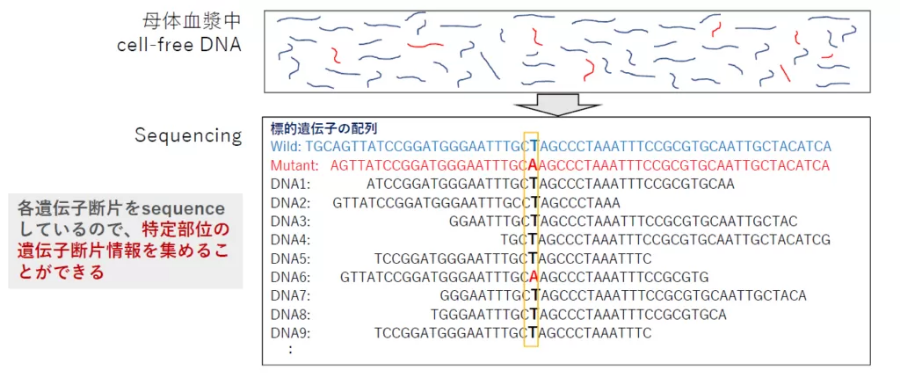
新型出生前診断(NIPT)では母体血漿中に浮遊するcell-free DNAを解析して行われています。
次世代シークエンサー[Massively Parallel Sequencing (MPS)法]を利用して母体血漿中のcell-free DNAを網羅的に解析し、胎児の染色体異常を検出する方法が新型出生前診断です。
母体血漿中のcell-free DNAの塩基配列を読み込む⇒変異遺伝子の同定やSNPなどの遺伝子多型の解析も可能
引用元:https://www.mhlw.go.jp/content/
11908000/000559098.pdf
血液中に含まれる個々のDNA 断片の塩基配列(特徴的なパターンの違い)を調べて、そのDNA 断片がどの染色体に由来するものかを識別し、各染色体由来のDNA 断片の量的な割合を比較し、対象の染色体異常のリスクの上昇の有無を調べます。
検査内容
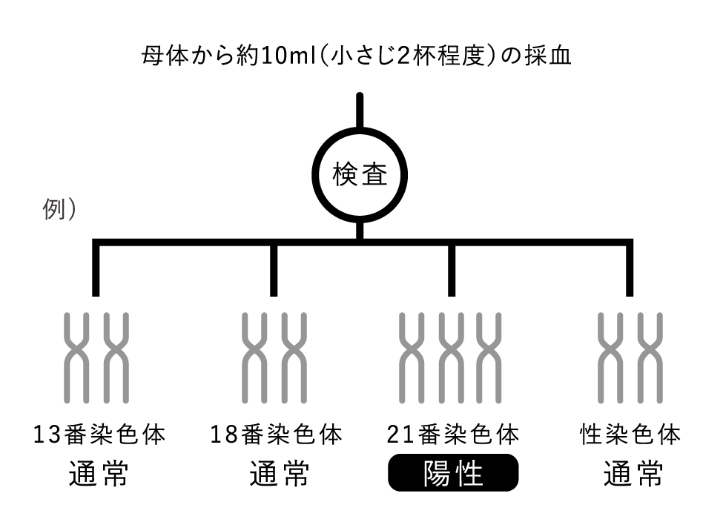
通常二本の対をなす染色体を両親からそれぞれ1本ずつ受け継ぐ分裂の際に、ある番号の染色体において3本になってしまった状態のことをトリソミーといいます。
基本検査のトリソミー検査とは、常染色体の13番(パトー症候群)、18番(エドワーズ症候群)、21番(ダウン症候群)染色体がトリソミーの疾患があるのかを検査します。
| 名称 | トリソミー21 | トリソミー18 | トリソミー13 |
|---|---|---|---|
| 主な症状 | 知的障害、先天性心疾患、消化器疾患、甲状腺疾患、難聴や視覚障害、筋緊張低下、関節弛緩 | 成長障害、先天性心疾患、呼吸器系合併症、消化器系合併症、泌尿器系合併症、筋骨格系合併症、難聴、悪性腫瘍 | 成長障害、重度の発達の遅れ、中枢神経系合併症、呼吸器合併症、循環器合併症、消化器合併症、尿路生殖器合併症、内分泌合併症 |

| 年齢 | トリソミー21 | トリソミー18 | トリソミー13 |
|---|---|---|---|
| 20-24 | 1,667 | 18,013 | 42,423 |
| 24-29 | 1,250 | 15,951 | 37,567 |
| 30 | 952 | 10,554 | 24,856 |
| 31 | 909 | 9,160 | 21,573 |
| 32 | 769 | 7,775 | 18,311 |
| 33 | 602 | 6,458 | 15,209 |
| 34 | 485 | 5,256 | 12,380 |
| 35 | 378 | 4,202 | 9,876 |
| 36 | 289 | 3,307 | 7,788 |
| 37 | 224 | 2,569 | 6,050 |
| 38 | 173 | 1,974 | 4,650 |
| 39 | 136 | 1,505 | 3,544 |
| 40 | 106 | 1,139 | 2,683 |
| 41 | 82 | 858 | 2,020 |
| 42 | 63 | 644 | 1,516 |
| 43 | 49 | ||
| 44 | 38 | ||
| 45 | 30 | ||
| 46 | 23 | ||
| 47 | 18 | ||
| 48 | 14 | ||
| 49 | 11 |
性染色体は、元々男女で本数が異なり、正常女性でも1本以外は不活性化と言って活動を抑えるため、トリソミーやテトラソミー(通常2本の染色体が4本の状態)になっても過剰な染色体は不活性化して物質の生産の変動は小さく、常染色体トリソミーと比較して症状は軽く、一生発見されない場合もありますが、稀に重度の障害や、性別に影響を与える染色体であるため不妊や生殖器の奇形が起きることがあります。
| 型 | 名称 | 発生確率 | 症状 |
|---|---|---|---|
| XO | ターナー症候群 | 1/2000~3000 | 低身長、特徴的身体兆候、卵巣機能不全による二次性徴、月経異常などが挙げられる。性腺機能不全を主病態とするため、不妊となる場合が多い。 |
| XXY | クラインフェルター症候群 | 1/1000 | 学習障害、長い腕と脚、小さな精巣、無精子症による不妊症 |
| XXX | XXX症候群 | 1/1000 |
軽い知的障害がみられるだけで、ほかに症状はありません。外陰部や卵巣、子宮、腟に異常はなく、二次性徴もほとんどがふつうに現れる。 妊娠・出産も可能で、その子どもの大部分は正常な染色体をもって生まれる。母親の高齢出産で生まれる頻度が高いといれる。 |
| XYY | XYY症候群 | 1/1000 | 一生を通じて気づかれない場合が多く、最近は個性の範疇とする見方が一般的。高身長、多動、知能の低下などが現れるという報告もあるが逆に知能が高いとする報告もある。 |
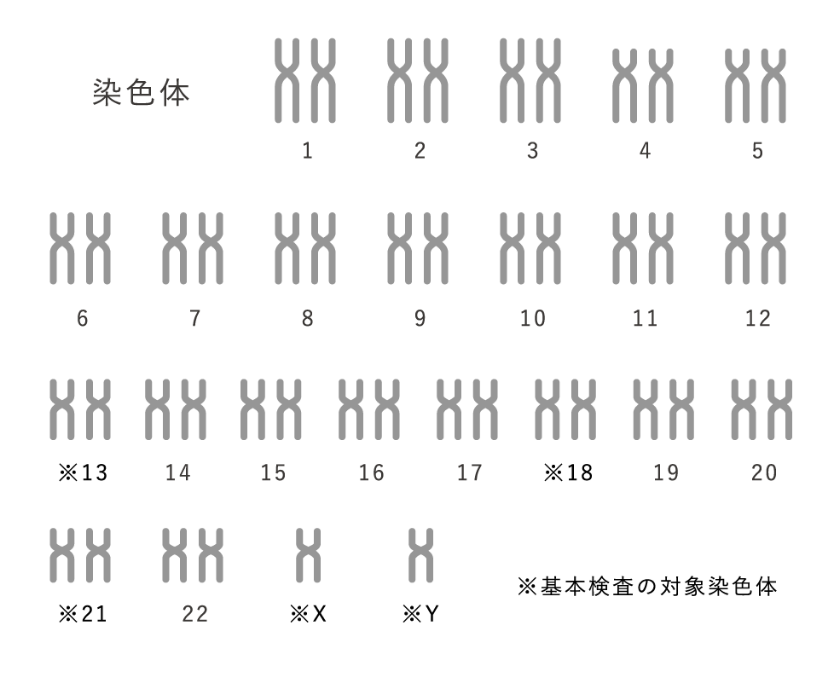
常染色体は国際統一命名法で、長い(と考えられた)順に1から22まで番号が振られており、(今では、実は長さの計算が違っていたことが判明しましたが)番号名で呼ばれています。
13番、18番、21番以外の染色体に異常があった場合は、遺伝子数の多い染色体疾患に当たる為、出生前に淘汰され出生に至らないケースが極めて高いです。しかしながら、出生率は低いながらも0%ではありません。
染色体の長い方を長腕(q)、短い方を短腕(p)といい、例えば1p36欠損症とは、1番染色体の短腕、36領域が欠損している疾患になります。
微小欠失検査で検出できるのは下記の染色体異常になります。
| 名称 | 発生確率 | 症状 |
|---|---|---|
| 1p36欠失症候群 | 5000-10000 に1人 | 成長障害, 重度精神発達遅滞, 難治性てんかん |
|
4p欠失症候群 (ウォルフ・ヒルシュホーン症候群) |
50000 に1人 | 成長障害、重度精神遅滞、筋緊張低下、難治性てんかん、摂食障害 |
|
5p欠失症候群 (猫鳴き症候群) |
15000-50000 に1人 |
低出生体重(2,500g未満)、成長障害、新生児期から乳児期に認める甲高い猫のなき声のような啼泣は高頻度に認められる特徴的所見。 この他に小頭、丸顔、眼間開離、小顎、内眼角贅皮、耳介低位などの顔貌所見や筋緊張低下、精神運動発達の遅れの所見を伴う。 |
| プラダー・ウィリ症候群 | 15000 に1人 | 内分泌・神経・奇形症候群。内分泌学的異常(肥満、低身長、性腺機能障害、糖尿病など)、神経学的異常(筋緊張低下、特徴的な性格障害、異常行動)がみられる。小さな手足、アーモンド様の目、色素低下など奇形徴候を示す。臨床症状の特徴は、年齢毎に症状が異なること。乳児期は、筋緊張低下による哺乳障害、体重増加不良、幼児期から学童期には、過食に伴う肥満、思春期には二次性徴発来不全、性格障害、異常行動、成人期には、肥満、糖尿病などが問題となる。 |
| アンジェルマン症候群 | 15000 に1人 | 重度の発達障害(特に言語表出障害)、失調性運動障害、容易に引き起こされる笑いなどの行動を特徴とする疾患である。また、行動異常、睡眠障害、低色素症、特徴的な顔貌(尖った下顎、大きな口)などを認める。 |
|
22q11.2欠失症候群 (ディジョージ症候群) |
4000-5000 に1人 | 患者の80%は先天性心疾患を合併し、胸腺発達遅延・無形成による免疫低下、特徴的顔貌、口蓋裂・軟口蓋閉鎖不全、低カルシウム血症などを主徴とする。心疾患は、ファロー四徴症、肺動脈弁欠損、肺動脈閉鎖、主要体肺側副動脈の合併などがある。 さらに、合併する免疫低下、血小板減少、肺高血圧などにより手術死亡の報告もあり、未だ効果的な治療方法は未確立、予後不良の疾患である。 |